Лента новостей → МРТ обнаруживает аномалии лёгких у не госпитализированных длительных пациентов с COVID
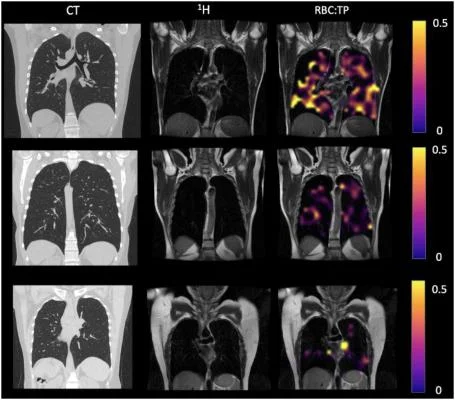
Пример КТ, протонная, протонная и эритроцитная визуализация: TP у участников, перенесших COVID-19. Верхний ряд — участник с RBC:TP = 0,49, средний ряд — участник с RBC:TP = 0,31, а нижний ряд — участник с RBC:TP = 0,24. Визуализация показала незначительные или отсутствующие заметные повреждения на КТ, но при этом очень гетерогенные и низкие RBC: TP в легких у негоспитализированных участников с состоянием после Covid-19. RBC:TP = отношение гиперполяризованного 129Xenon MRI легких спектрального пика эритроцитов к спектральному пику тканевой фазы. Изображение предоставлено Радиологическим обществом Северной Америки.
Согласно новому исследованию , опубликованному в журнале Radiology , особый тип МРТ обнаружил аномалии легких у пациентов, которые ранее болели COVID-19, даже у тех, кто не был госпитализирован с этой болезнью .
«В сотрудничестве между Оксфордским университетом и Университетом Шеффилда мы смогли выявить аномалии в легких как госпитализированных, так и не госпитализированных участников, используя новый метод визуализации, гиперполяризованный ксенон 129MRI или Hp-XeMRI», — сказал старший автор исследования, Фергус Глисон , MBBS, из отделения онкологии Оксфордского университета и отделения радиологии больниц Оксфордского университета NHS Trust. «Эти аномалии не видны при обычной визуализации, и у некоторых людей они были обнаружены в течение года после их первоначального заражения COVID-19 ».
Помимо острых респираторных симптомов инфекции COVID-19 , которые могут привести к тяжелому заболеванию, госпитализации и смерти, среднесрочные и долгосрочные проблемы, с которыми сталкиваются люди после COVID-19, могут быть значительными. Симптомы могут сохраняться через несколько месяцев после первоначального заражения. Наличие продолжающихся симптомов, связанных с предшествующей инфекцией COVID-19, известно как пост-COVID-19 состояние или длительный COVID . Хотя было зарегистрировано более 200 симптомов, наиболее распространенными из них являются одышка, усталость и туман в голове. Затяжной COVID представляет собой глобальное бремя для здоровья, поскольку многие люди не могут вернуться к нормальной деятельности или работе через несколько месяцев после того, как почувствовали себя плохо.
Hp-XeMRI продемонстрировала многообещающие результаты в обнаружении аномалий альвеолярного газообмена, когда кислород перемещается из лёгких в кровоток, а углекислый газ переходит из крови в лёгкие, даже когда компьютерная томография и тесты функции легких были в норме. HP-XeMRI позволяет оценить вентиляцию и газообмен в эритроцитах. Он предоставляет региональную информацию о целостности лёгочных сосудов и может идентифицировать аномалии лёгких, не видимые на КТ.
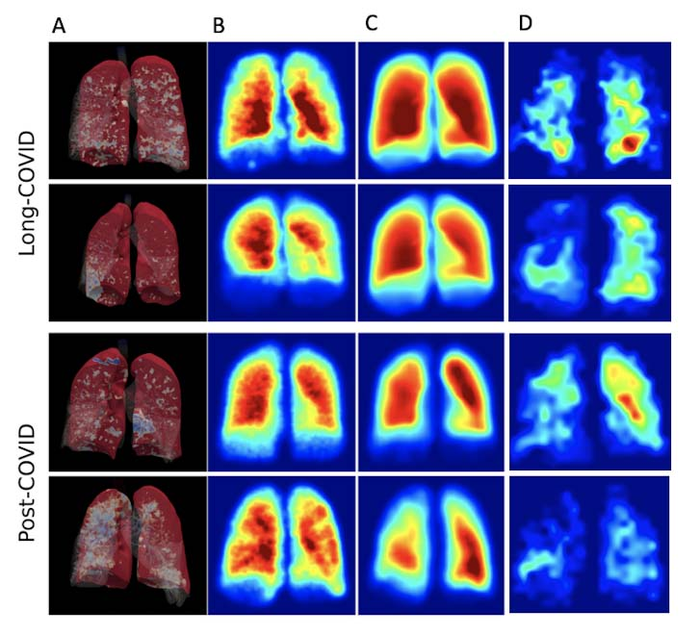
3D-рендеринг полномасштабного анализа моделирования сети дыхательных путей (FAN) (A), моделирования FAN (B) и гиперполяризованной ксеноновой визуализации (C, D) как в негоспитализированном состоянии после Covid-19, так и после госпитализации COVID-19 участники. Результаты визуализации как при низком разрешении, так и при визуализации вентиляции похожи и не коррелируют с клиническими результатами или результатами визуализации в растворенной фазе. Изображение предоставлено Радиологическим обществом Северной Америки.
При длительном COVID обычно выявляют нарушение паттерна дыхания, которое способствует возникновению одышки у значительной части пациентов. Однако остаются неясными, существуют ли дополнительные причины их одышки.
«Использование Hp-XeMRI может позволить нам лучше понять причину одышки у пациентов с длительным течением COVID и, в конечном итоге, привести к более эффективным методам лечения этого часто изнурительного симптома», — сказал соавтор исследования Джеймс Т. Грист, доктор философии. , из Центра клинических магнитно-резонансных исследований Оксфордского университета и Департамента радиологии больниц Оксфордского университета NHS Trust.
Для этого проспективного исследования исследователи намеревались определить, присутствуют ли ранее описанные аномалии лёгких на Hp-XeMRI у участников, перенёсших COVID-19 после госпитализации, у не госпитализированных участников с длительным течением COVID.
С июня 2020 г. по август 2021 г. были зарегистрированы одиннадцать не госпитализированных длительных участников COVID (NHLC) и 12 постгоспитализированных участников COVID-19 (PHC). У всех участников были симптомы одышки. Участникам NHLC было от 240 до 334 дней от заражения, а участникам PHC от заражения от 105 до 190 дней. В качестве контрольной группы были набраны здоровые добровольцы без признаков предшествующей инфекции COVID-19 из числа сотрудников Шеффилдского и Оксфордского университетов.
Участникам были проведены КТ грудной клетки, Hp-XeMRI, тесты функции лёгких, одноминутные тесты в положении сидя и стоя и опросники по одышке. Субъекты контрольной группы прошли только HP-XeMRI. КТ-сканы были проанализированы на предмет тяжести заболевания лёгких после COVID с использованием ранее опубликованной системы оценки и моделирования полномасштабной сети дыхательных путей (FAN). В анализе использовались групповые и парные сравнения между участниками и контролем, а также корреляции между клиническими данными участников и данными визуализации. Участники NHLC и PHC имели нормальные или почти нормальные КТ.
«Мы увидели, что способность газа переходить из лёгких в кровоток была меньше у пациентов, не госпитализированных по сравнению с госпитализированными с COVID», — сказал доктор Глисон. «Кроме того, обе группы участников имели более низкие значения Hp-XeMRI в растворенной фазе, чем здоровые участники, что указывает на потенциальные дефекты либо в слизистой оболочке лёгких, либо в окружающих кровеносных сосудах».
Результаты показали, что существуют значительные различия в среднем соотношении эритроцитов и тканевой плазмы между здоровым контролем и участниками PHC/NHLC, что указывает на потенциальные различия в функции лёгких.
Хотя у участников были нормальные или почти нормальные показатели КТ, общая диффузионная способность лёгких для процентного содержания монооксида углерода была значительно ниже между участниками NHLC и PHC, что потенциально указывает на снижение функции лёгких, но не структуры.
Исследователи заявили, что их следующий шаг — расширить своё исследование, чтобы изучить большее количество участников, наблюдаемых в специализированных клиниках после COVID в четырёх британских центрах.
«Мы будем оценивать различные группы участников, у которых был COVID, и сопоставлять результаты с физиологическими данными, анкетами на основе симптомов и МРТ сердца, чтобы лучше понять клиническую значимость наших результатов», — сказал доктор Глисон. «Будет также проведена дальнейшая работа по определению характера аномалии, что позволит нам определить, могут ли конкретные методы лечения быть полезными».
А пока исследователи предлагают советы тем, кто в настоящее время справляется с симптомами затяжного COVID.
«Хотя нам многое предстоит узнать о биологических механизмах, лежащих в основе длительного COVID, не следует недооценивать пользу практических стратегий, таких как упражнения для контроля дыхания и управления усталостью, которые помогают многим пациентам, борющимся с затяжными симптомами», — сказал доктор Грист. «Обращение за помощью к лечащему врачу может помочь вашему выздоровлению».