Лента новостей → Все дигитальное просто.
Телемедицина – не отдельная отрасль, не область клинической медицины, а «инструмент в развитии современной медицины», говорит Игорь Шадеркин, заведующий лабораторией электронного здравоохранения Института цифровой медицины Первого меда. Инструмент, который поможет нам преодолеть две характерные для нашей страны проблемы – большие расстояния между пациентом и центрами медицинских компетенций и нехватка специалистов первичного звена. Возможность получить «второе мнение» и мгновенно провести консилиум повысит доступность квалифицированной медицинской помощи для населения, лечение станет более эффективным, а дистанционные консультации с врачом позволят разделить поток пациентов на тех, кому действительно необходим очный прием, и тех, кому будет достаточно рекомендаций по профилактике заболеваний и изменению образа жизни. На вторую категорию пациентов сегодня приходится примерно треть всех обращений к врачу.
Дополнительный бонус эксплуатации телемедицинских технологий, как показывает опыт западных стран, – большая вовлеченность пациентов в заботу о своем здоровье. Сегодня, по данным глобального исследования Philips «Индекс здоровья будущего – 2019», 89% опрошенных россиян не хотят идти к врачу, даже если для этого есть веская причина, хотя Россия входит в число стран – участниц исследования, чьи граждане – 82% – открыты для онлайн-общения с врачом.
Уже сейчас 20% россиян с помощью цифровых медицинских технологий или мобильных приложений измеряют пульс, еще 20% – давление, 18% – следят за физическими нагрузками, 16% – за массой тела. Однако лишь половина респондентов делятся этой информацией со своим лечащим врачом. Если те же данные будут поступать к специалисту автоматически, очный прием станет более предметным, а рекомендации и лечение – персонализированными и более действенными.
Эксперты прогнозируют, что в ближайшие 15 лет система здравоохранения кардинально изменится. «Давно настало время для цифровой революции, которая должна повысить эффективность лечения и вернуть человеческий фактор в процесс лечения пациентов», – считает Леонард Виткамп, профессор медицины, директор и основатель первой виртуальной больницы в Нидерландах.
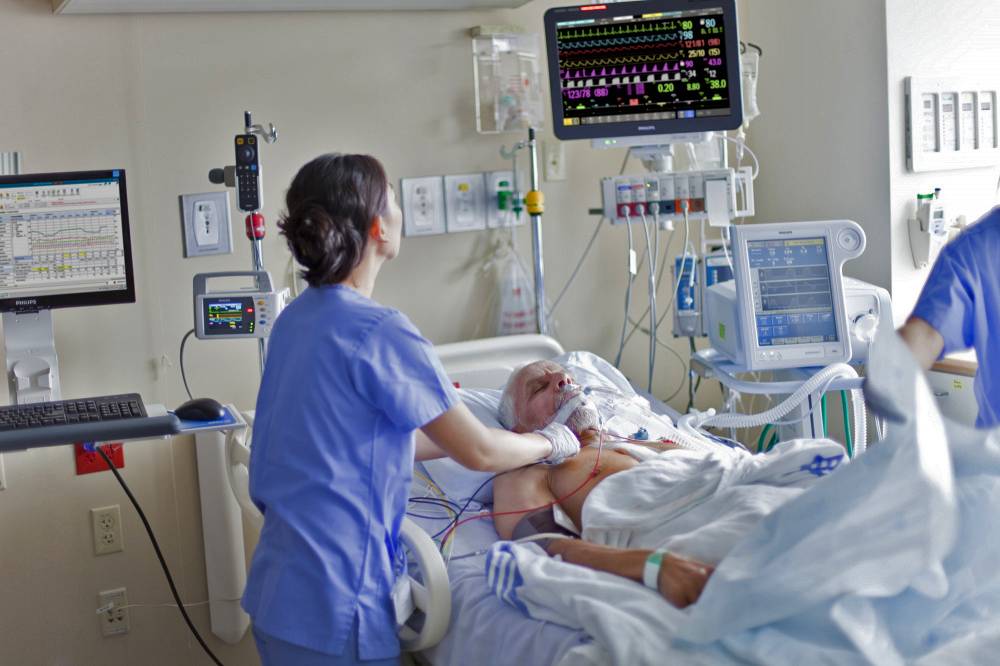
Цифровая реанимация
«Особенность отделений реанимации и интенсивной терапии (ОРИТ) – в том, что здесь лежат достаточно тяжелые пациенты в критическом состоянии, и оборудование фиксирует огромное количество мелкой, но очень важной информации, – поясняет заведующий отделением анестезиологии и реанимации астраханского Федерального центра сердечно-сосудистой хирургии Вадим Пасюга. – Чтобы эффективно лечить и вести таких пациентов, необходимо группировать данные в определенном порядке».
Разгрузить врачей, агрегировать и анализировать эти данные позволяет цифровизация реанимации. Интеллектуальная аналитическая система (IССA), способная оптимизировать манипуляции специалистов отделения реанимации, уже внедрена в Приморской краевой клинической больнице №1 во Владивостоке, в Федеральном центре сердечно-сосудистой хирургии в Астрахани и в Национальном медико-хирургическом центре им. Н.И. Пирогова в Москве. «Внедрение цифровых технологий в работу клиники – это своевременное и неизбежное преобразование. Среди особенностей лечебного процесса в реанимации – наличие большого количества данных, требующих совокупной оценки, и необходимость быстрого принятия решений. Мы надеемся, что использование ICCA в нашем отделении позволит минимизировать ошибки в лечении и облегчить работу персонала. Несмотря на то что система установлена у нас недавно, врачи и медицинские сестры уже отмечают значительное сокращение временных затрат на рутинные процессы, связанные с медицинской документацией (анестезиологическими и реанимационными картами, дневниками, протоколами манипуляций и др.). Сотрудники реанимации традиционно привыкли быстро принимать решения, адаптироваться и осваивать новое, поэтому я уверен, что мы очень скоро научимся пользоваться всеми преимуществами ICCA», – отмечает заведующий отделением анестезиологии-реанимации (интенсивной терапии) НМХЦ им. Н.И. Пирогова, врач анестезиолог-реаниматолог Николай Ловцевич.

Использование этого цифрового ресурса, как отмечают сотрудники отделения реанимации астраханского кардиоцентра, позволило сделать лечение более качественным, снизило вероятность ошибок и освободило время для ухода за пациентами. «Вся информация, полученная в операционной с дыхательного аппарата, с перфузоров, собирается и обрабатывается этой программой. Все анализы, которые делает лаборатория, также попадают в базу данных через внутреннюю сеть. Эта система – электронный мозг, который собирает информацию, и врач может проанализировать ее, выбрать то, что необходимо, и принять оптимальное решение», – говорит Игорь Нудель, врач анестезиолог-реаниматолог ОРИТ Федерального центра сердечно-сосудистой хирургии.
«Представьте себе, лежит бумажный лист, и каждый час сестра должна вписать данные о двадцати препаратах, которые ввелись на данный момент пациенту, – рассказывает о специфике работы среднего медицинского персонала старшая медсестра детского ОРИТ Наталья Кулигина. – А так как состояние пациента меняется, соответственно, может меняться и доза, и все эти изменения тоже нужно внести. Поэтому, когда врач подошел, поменял дозу препарата на инфузионном насосе, сестра должна это зафиксировать, то есть она должна бросить пациента, кинуться к бумажке и написать там что-то. Сейчас этого не происходит, все фиксируется».
По словам главного врача Федерального центра сердечно-сосудистой хирургии Дмитрия Тарасова, система не позволяет врачу выбрать неверную процедуру, а также производить манипуляции вразрез с предписаниями: «Врач делает именно то, что поможет пациенту. Система позволяет найти индивидуальный подход к каждому человеку».
По оценке Вадима Пасюги, цифровизация реанимации на 50–60% сократила временные затраты среднего медперсонала на внесение информации. Система нейтрализует влияние человеческого фактора, формирует отчеты, оптимизирует работу персонала, что способствует повышению эффективности всех процессов в ОРИТ.
«Обеспечение высокого качества медицинской помощи невозможно без получения полной картины о ходе лечения каждого пациента. ICCA собирает и консолидирует все потоки информации о состоянии человека в отделении реанимации. Прежде всего, структурируются данные с прикроватного оборудования, из лабораторной и медицинской информационных систем, формируется карта наблюдения за пациентом. Благодаря этому все процессы становятся более прозрачными и управляемыми. Кроме того, система выдает специалистам напоминания, которые помогают своевременно осуществлять предписания, а сводная база данных позволяет упростить анализ эффективности лечения, выявить ошибки и определить пути их устранения», – поясняет главный врач стационара НМХЦ им. Н.И. Пирогова, профессор кафедры анестезиологии и реаниматологии ИУВ, доцент, д. м. н. Виталий Гусаров.
УЗИ с помощью смартфона
Не так давно в клиническую практику российских клиник стало внедряться новое телемедицинское решение – ультрапортативный УЗИ-сканер, датчик и кабель которого весят всего 150 г и подключаются к смартфону или планшету. Качество визуализации высокое, снимки можно сохранить в базе данных, чтобы затем оценивать состояние пациента в динамике, а можно – в режиме реального времени передать коллегам и получить телемедицинскую консультацию: эксперт на расстоянии видит на экране то же, что и специалист, выполняющий ультразвуковое исследование. Теле-ультразвуковая технология Philips разработана для оперативной оценки состояния пациента в клинических ситуациях, когда процедуру необходимо провести в том числе вне стен медицинского учреждения (в удаленных и труднодоступных регионах, в чрезвычайных ситуациях медицины катастроф, на выездах в карете скорой медицинской помощи, санитарной авиации), а использование стационарного УЗ-оборудования не представляется возможным.
«В нашей клинике внедрение мобильного УЗИ-устройства в рутинную практику дежурных кардиологов позволило оптимизировать диагностический и лечебный процесс, прежде всего, за счет экономии времени, – рассказывает Ольга Джиоева, к. м. н., руководитель научно-образовательного отдела НОЦ ГКБ №24 Департамента здравоохранения Москвы. – По нашим расчетам, в среднем время принятия решения в неотложных ситуациях сократилось на 80 минут, что очень важно для экстренной помощи. Преимущества системы – современный интерфейс, возможность немедленно отправлять изображения по сети и получать «второе мнение» коллег».
В одном из национальных медицинских исследовательских центров страны ультрамобильная УЗИ-система с возможностью телемедицинских консультаций в режиме реального времени уже продемонстрировала свои возможности в оптимизации работы ОРИТ. Реаниматологи центра в ходе апробации портативного телемедицинского устройства самостоятельно проводили ЭХО-КГ и получали консультации от профильных специалистов, наблюдавших УЗИ-изображения в режиме реального времени. В этом случае врачу-реаниматологу нет необходимости перемещать габаритную аппаратуру, а врачам УЗД – присутствовать при каждом сканировании. Оптимизация рабочего процесса с помощью «УЗИ в кармане» позволяет оперативно проводить ультразвуковую оценку пациента, при этом экономить трудовые и временные ресурсы, а аппараты УЗИ экспертного уровня доступны тем пациентам, которые в нем действительно нуждаются.
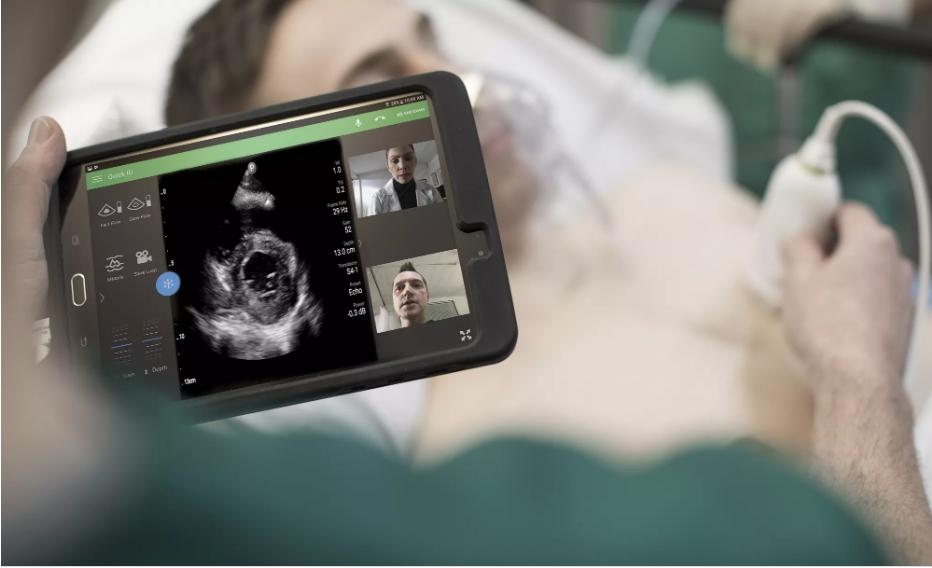
Ультрамобильный телемедицинский сканер особенно эффективен в работе медиков, оказывающих помощь жителям удаленных и труднодоступных территорий, которые характерны для нашей страны. Показателен в этом смысле опыт врача скорой медицинской помощи Гейнор Принц (Австралия), которая за время своей практики в Антарктиде использовала портативный сканер в экстренных ситуациях. Однажды с его помощью она не только диагностировала у пациента перелом шейки бедра, но и выполнила под контролем ультразвука блокаду бедренного нерва, что позволило облегчить боль на время транспортировки больного в Южную Америку.
Преимущества использования ультрамобильного УЗИ в полной мере ощутили медики села Курумоч Самарской области. В рамках апробации терапевт местного отделения Волжской ЦРБ Татьяна Алексеева прошла специальный курс обучения по применению портативного сканера в ОКБ им. В.Д. Середавина, специалисты которой посредством телесвязи помогали сельскому врачу анализировать диагностические данные.
Ультрапортативный сканер – готовое телемедицинское решение, облегчающее работу специалистов медучреждений первичного звена, выездных бригад, позволяющее врачам проводить УЗИ в любом месте и в любое время: в экстренной ситуации, во время визита к пациенту на дом, на приеме у узких специалистов (анестезиологов-реаниматологов, кардиологов, гинекологов, хирургов и пр.). Теле-УЗИ позволяет принимать быстрые и обоснованные решения на месте оказания помощи пациенту, сопровождая процесс диагностики дистанционными консультациями в режиме реального времени, тем самым ускоряет постановку правильного диагноза, повышает эффективность работы клиницистов и доступность качественной медицинской помощи.
Big Data и искусственный интеллект
«Современному здравоохранению необходимы цифровые решения, позволяющие врачам беспрепятственно взаимодействовать друг с другом как внутри лечебного учреждения, так и за его пределами. Например, интеллектуальная платформа, созданная специально для оптимизации работы отделений лучевой диагностики, может быть установлена в центре обработки данных на базе консультативно-диагностического центра, и тогда она аккумулирует изображения со всего региона. Врач, имеющий доступ к системе, анализирует снимки, описывает их и направляет результаты заинтересованным коллегам», – объясняет Дмитрий Лисогор, заместитель генерального директора по цифровому здравоохранению Philips в России и СНГ.
Такая инновационная ИТ-платформа уже внедрена в Южно-Сахалинске, где с ее помощью в общий цифровой контур объединены все онкологические медицинские учреждения региона. «При помощи ИТ-технологий мы можем передавать результаты анализов не только в пределах одного лечебного учреждения, но и в масштабах города, района и области», – поясняет Игорь Боровиков, председатель совета директоров компании, которая занималась внедрением ИТ-платформы в Южно-Сахалинске. «В результате внедрения системы было построено единое хранилище медицинских снимков Сахалинской области. Появление такого хранилища обеспечило врачей возможностью с одной рабочей станции получать доступ к результатам маммографии, КТ, МРТ и рентгенологических исследований. Это позволило свести к минимуму время поиска данных исследования пациента. Врачи-диагносты получили в свое распоряжение экспертный комплекс по обработке медицинских снимков, который позволил существенно сократить время на постановку диагноза за счет компьютерной постобработки изображений. По сравнению со стандартным просмотрщиком, это решение обладает большим числом инструментов, которые позволяют значительно повысить точность исследования, – рассказывает заведующий отделением лучевой диагностики КДЦ Южно-Сахалинска Дмитрий Пшекарский. – Мы оценили эффективность систем с первых дней использования, получив существенную экономию времени на обработку и повысив точность постановки диагноза. Все рутинные операции проводит система. Наши врачи стали эффективнее использовать свое время и квалификацию, ставить точные диагнозы и повышать качество лечебного процесса».
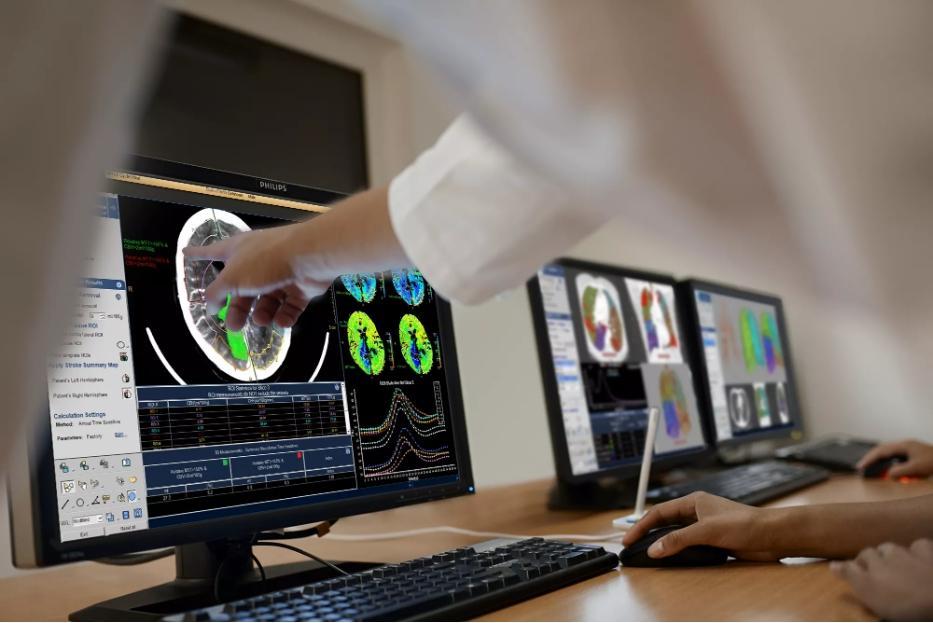
Инновационная ИТ-платформа может получать и обрабатывать медицинские изображения, полученные при помощи любого диагностического оборудования (УЗИ, КТ, МРТ, ПЭТ, рентгеновские аппараты и т. д.), включает в себя более 70 специализированных клинических приложений и позволяет ускорить и упростить взаимодействие как между специалистами медучреждений разного уровня, так и внутри одного учреждения. Все это способствует улучшению диагностики, помогает принимать обоснованные клинические решения и в конечном счете повышает качество всей медицинской помощи. Сегодня возможности единого комплексного решения для экспертного анализа медицинских данных начинают использовать медучреждения в Уфе и Рязани.
Искусственный интеллект (ИИ) берет на себя рутинную монотонную задачу по анализу результатов скрининга и поиска патологий, что помогает выявить ранние признаки и новые закономерности в развитии заболеваний, анализировать большой объем данных и подбирать персонифицированную терапию, которая будет направлена не только на увеличение продолжительности жизни, но и на сохранение ее качества. Сегодня результат анализа одного и того же медицинского изображения двумя разными специалистами совпадает на 80–90% (так называемый индекс схожести), а индекс схожести ИИ сейчас 82–86%, то есть отличить результат работы врача от аналитических выводов ИИ практически невозможно. Хотя последнее слово всегда будет за врачом.
