Лента новостей → Рентгенологи должны сохранять бдительность в отношении этих «10 основных» осложнений после трансплантации печени
Визуализация может гарантировать здоровье и жизнь трансплантата и реципиента трансплантата
По мере расширения показаний к пересадке печени и увеличения числа пациентов, получающих аллотрансплантаты печени, радиологи должны быть готовы выявлять критические осложнения трансплантации печени в своей повседневной практике, начиная с краткого изложения диагнозов, которые нельзя упустить.
По словам Клэр Э. Брукмейер, доктора медицинских наук, преподавателя радиологии в Медицинской школе Джона Хопкинса в Балтиморе, чтобы избежать ошибок при интерпретации изображений, рентгенологи должны ознакомиться с хирургическими подходами к трансплантации и с конкретной техникой, используемой для создания хирургического анастомоза. , доктор медицинских наук. Такие методы могут существенно варьироваться от пациента к пациенту.
Эти подходы были изложены доктором Брукмейером и его коллегами в статье RadioGraphics , которая также включала информацию о моделях оценки трансплантации печени, обзор методов визуализации, сводку нормальных послеоперационных результатов и подробное описание «10 основных» осложнений.
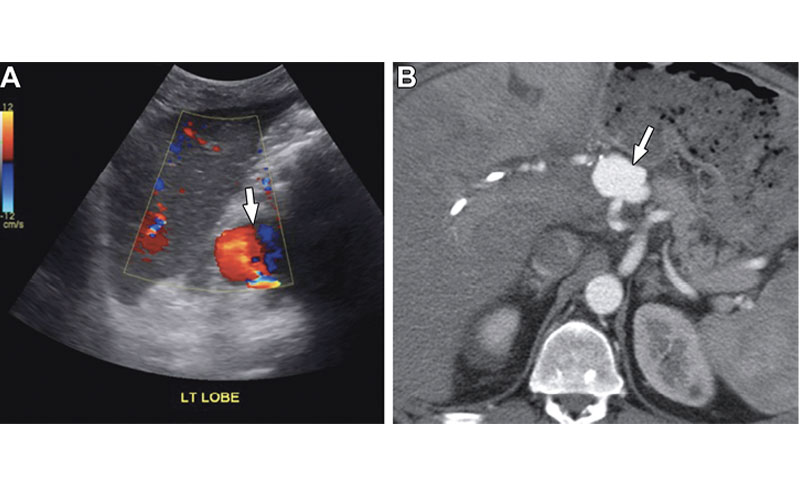
Псевдоаневризма печеночной артерии у 54-летнего мужчины с болью в животе и повышенными результатами тестов функции печени через 1 год после трансплантации печени. (A) Цветное допплеровское изображение показывает круглое сосудистое поражение (стрелка) с потоком «инь-ян», что соответствует псевдоаневризме. (B) Результаты КТ-ангиографии подтверждают наличие псевдоаневризмы (стрелка) во внепеченочном сегменте печеночной артерии.
Брукмейер и др., RadioGraphics 2022; 42:702–721 © РСНА 2022
1. Тромбоз печеночной артерии
Послеоперационный тромбоз печеночной артерии, если он возникает на ранней стадии, может привести к катастрофическим исходам, таким как некроз желчных путей и инфекция. По словам доктора Брукмейера, отсроченный тромбоз и стеноз печеночной артерии имеют разные исходы, но они могут привести к рецидивирующим абсцессам печени, биломам или ишемическим желчным структурам. Тромбоз диагностируют, когда УЗИ демонстрирует отсутствие допплеровского кровотока в печеночной артерии и внутрипеченочных ветвях. Когда рентгенолог выявляет признаки надвигающегося тромбоза, такие как низкоскоростной поток с высоким сопротивлением, он должен срочно провести обследование с помощью УЗИ с контрастным усилением или КТ-ангиографии.
2. Стеноз печеночной артерии
Хотя стеноз печеночной артерии имеет некоторые общие клинические проявления с отсроченным тромбозом, он может реагировать на эндоваскулярную терапию, поэтому очень важно использовать визуализацию, чтобы дифференцировать эти два заболевания. Если при УЗИ регистрируется аномальная кривая, включая парвус тардус и индекс резистивности ниже 0,5, рентгенолог должен попытаться непосредственно визуализировать более проксимальные отделы печеночной и чревной артерий. По словам доктора Брукмейера, часто необходимо последующее наблюдение, включая УЗИ с короткими интервалами, УЗИ с контрастным усилением или КТ-ангиографию. «Помните, что резистивный индекс печеночной артерии может временно повышаться в раннем послеоперационном периоде и должен нормализоваться в течение четырех дней», — посоветовала она.
3. Стеноз чревной артерии
Доктор Брукмейер подчеркнул, что рентгенологам крайне важно распознавать стеноз чревной артерии на изображениях до трансплантации, чтобы его можно было лечить до или во время трансплантации. Стеноз чревной артерии может протекать бессимптомно до трансплантации из-за обильной коллатерализации верхней брыжеечной артерии. Но после трансплантации коллатеральное кровообращение разрывается, и трансплантат становится полностью зависимым от кровотока через чревную ось и печеночную артерию, а ранее существовавший стеноз может быть разоблачен.
4. Кража селезеночной артерии
Синдром обкрадывания селезеночной артерии, также называемый неокклюзионной гипоперфузией печеночной артерии, обычно возникает в течение двух месяцев после трансплантации. Катетерная ангиография может показать снижение кровотока в печеночной артерии и преимущественный кровоток в селезеночной артерии, гастродуоденальной артерии или левой желудочной артерии. литература, поддерживающая это», — сказал доктор Брукмейер.
5. Псевдоаневризма печеночной артерии .
Эти осложнения редки, но опасны для жизни. Внепеченочные псевдоаневризмы чаще всего микозные и обычно появляются в месте анастомоза или в месте предшествующей ангиопластики. Менее распространенные внутрипеченочные псевдоаневризмы, как правило, возникают в местах предшествующей биопсии или инфекции.
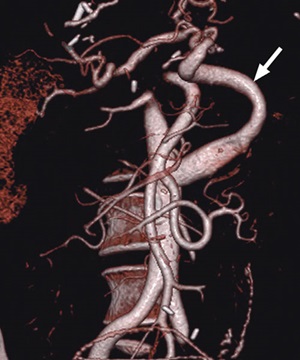
Аортопеченочный кондуит у 52-летней женщины через 1 год после второй трансплантации печени. Кинематографическая визуализация КТ-ангиографии показывает аорто-печеночный канал (стрелка), который является альтернативной хирургической техникой для создания артериального анастомоза. С использованием донорской подвздошной вены был установлен аорто-печеночный трансплантат.
6. Обструкция притока воротной вены
Из портальных венозных осложнений, частота которых составляет от 1 до 2%, наиболее вероятен тромбоз, заметил д-р Брукмейер. Он проявляется как дефект наполнения воротной вены на контрастно-усиленных и цветных допплеровских изображениях, а на УЗИ в оттенках серого он может быть гиперэхогенным или анэхогенным. Рентгенологи должны быть начеку во время оценки перед трансплантацией любых больших портосистемных шунтов, особенно тех, которые выходят за пределы операционного ложа трансплантата, чтобы их можно было устранить во время операции. После трансплантации признаки на допплеровских изображениях заметно уменьшаются, двунаправленный, гепатофугальный или отсутствует кровоток в воротной вене.
7. Обструкция оттока печеночной вены .
Осложнения со стороны печеночной вены и нижней полой вены (НПВ) встречаются редко — с частотой 1% — и имеют три потенциальных виновника. Стенозы печеночной вены и НПВ, более распространенные при трансплантации у детей и живых доноров из-за их более сложной венозной реконструкции, могут проявляться монофазной волной печеночных вен, реверсированием направления печеночного венозного кровотока и, в тяжелых случаях, реверсированием портального венозного кровотока.
8. Билиарная непроходимость и утечки
Стриктуры являются наиболее частой причиной непроходимости и могут быть анастомозными или неанастомозными. В то время как первые имеют тенденцию возникать во внепеченочных протоках и не связаны со снижением выживаемости, менее распространенные неанастомотические стриктуры с большей вероятностью возникают в воротах или мультифокально внутри внутрипеченочных протоков и могут угрожать выживанию трансплантата. Когда рентгенолог обнаруживает желчные камни, которые сами по себе могут вызывать обструкцию, он должен исследовать лежащие в их основе стриктуры желчных путей, убеждает доктор Брукмейер. Подтекание желчи распространено в раннем послеоперационном периоде, появляясь в 20% трансплантатов, и является вторым наиболее частым билиарным осложнением после стриктур.
9. Билиарный цилиндрический синдром
Когда это происходит, синдром билиарного цилиндра может поставить под угрозу жизнь как трансплантата, так и пациента – в 17% случаев требуется повторная трансплантация, а 12-месячная смертность составляет 30%. Синдром раннего билиарного цилиндра может проявляться на УЗИ как изоэхогенные перипортальные ветвящиеся структуры. «Ультразвуковые видеоклипы от ворот печени до периферии печени могут быть полезны для обнаружения тонкого изоэхогенного билиарного мусора», — сказал д-р Брукмейер. Стандартными методами диагностики синдрома билиарных цилиндров являются МР-холангиопанкреатография, эндоскопическая ретроградная холангиопанкреатография и чрескожная холангиография. Они будут изображать многоочаговые дефекты наполнения, которые включают внутрипеченочные и внепеченочные желчные протоки.
10. Новообразование
«Реципиенты аллотрансплантата печени подвержены повышенному риску развития злокачественных новообразований из-за иммуносупрессивной терапии, которую они проходят, а также из-за ранее существовавших состояний, таких как вирусный гепатит или употребление алкоголя, которые ускоряют терминальную стадию заболевания печени», — сказал доктор Брукмейер. Посттрансплантационные лимфопролиферативные заболевания могут проявляться в виде гиподенсивных внутрипеченочных образований, имитирующих абсцессы, или в виде инфильтративных или округлых образований в воротах печени. Трансплантация печени предлагается в некоторых случаях гепатоцеллюлярной карциномы или холангиокарциномы, поэтому радиологам важно знать, что в первую очередь привело пациента к трансплантации. Любая новая опухоль у пациентов с этим раком должна вызывать подозрение на метастатическое или рецидивирующее заболевание, сообщил д-р Брукмейер.
По словам доктора Брукмейера, когда рентгенологи оценивают пациентов, которые являются кандидатами на трансплантацию печени, они должны помнить об этих «10 основных» типах осложнений. Они также должны воспользоваться электронной медицинской картой и собрать как можно больше дополнительной клинической информации, чтобы предоставить контекст, который может иметь решающее значение для выявления сложного диагноза.
«Если данные визуализации и функциональные тесты печени расходятся, могут потребоваться дальнейшие исследования, особенно если есть ухудшение функциональных тестов печени», — сказал доктор Брукмейер.
