Лента новостей → Выжившие после рака у детей: риск заболевания в будущем, потребности в скрининге и роль радиологии
После успешного лечения первичного рака пациенты могут получить ложную уверенность и пропустить будущие признаки болезни.
По мере того, как лечение рака у детей продолжает улучшаться, у него также есть шанс на долгосрочное выживание. Но по мере того, как перенесшие рак в детстве вступают во взрослую жизнь, они сталкиваются с повышенным риском развития новых заболеваний, связанных с предшествующей противораковой терапией.
«Поскольку развивающаяся ткань у маленьких детей особенно чувствительна к радиоизлучению и подвержена повреждению или модификации ДНК, те, кто проходит лучевую терапию в молодом возрасте, подвергаются повышенному риску развития рака в более позднем возрасте», — сказал Имин Гао, доктор медицинских наук, доцент и директор программы. , стипендиат по визуализации груди в Медицинской школе Гроссмана при Нью-Йоркском университете. «Хотя фактический риск будет варьироваться в зависимости от возраста облучения, облучения части тела, типа облучения, одновременной химиотерапии и индивидуального генетического состава пациента, повышенный риск сохраняется и во взрослом возрасте».
Радиационно-индуцированный риск рака молочной железы
Согласно недавней статье RadioGraphics , автором которой является доктор Гао и его коллеги, женщины, пережившие рак в детстве, подвергаются высокому риску развития рака молочной железы в более позднем возрасте. Фактически, к 50 годам у каждой третьей женщины, прошедшей лучевую терапию грудной клетки в молодом возрасте, будет диагностирован рак молочной железы, а кумулятивная заболеваемость раком молочной железы у выживших составляет 13–20 % к возрасту 40–45 лет. Показатели смертности после рака молочной железы среди выживших после рака в детстве выше, чем у женщин с раком молочной железы de novo. Среди выживших также выше частота асинхронного второго рака молочной железы.
«Достижения в области лучевой терапии продолжают сокращать облучение, но риск повторного рака не имеет известного порога дозы и имеет длительный латентный период», — пояснил доктор Гао.
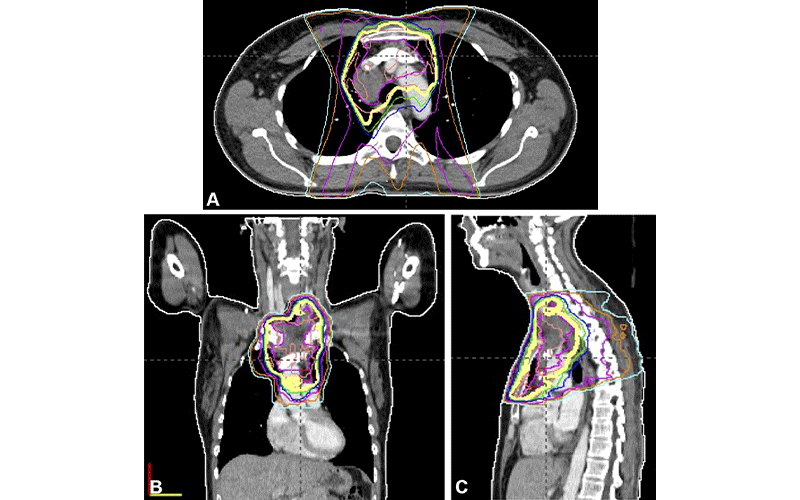
Повышенный риск менингиомы
Лучевая терапия в детстве также может увеличить риск развития ряда состояний, влияющих на центральную нервную систему во взрослом возрасте. Например, согласно статье RadioGraphics 2021 года , взрослые, перенесшие рак в детстве и подвергшиеся облучению черепа, подвергаются повышенному риску развития менингиомы.
«Хотя абсолютный риск радиационно-индуцированных менингиом неизвестен, латентный период может составлять более 20 лет, а заболеваемость продолжает расти даже по прошествии нескольких десятилетий и не стабилизируется с течением времени», — сказал Масаки Кацура, доктор медицинских наук, радиолог Токийского университета.
В статье, соавтором которой является доктор Кацура, цитируется когортное исследование более 4000 детей, перенесших рак, подвергшихся облучению черепа, где кумулятивный риск последующей менингиомы составлял 5,6% к тому времени, когда пациенту исполнилось 40 лет.
Кроме того, когортные исследования из Детского исследования выживших после рака и Британского исследования выживших после рака детей показывают, что доза радиационного облучения черепа имеет линейную зависимость от риска развития радиационно-индуцированных менингиом.
«Рентгенологи имеют все возможности внести свой вклад в более широкое обучение пациентов и направляющих врачей, что будет иметь первостепенное значение для обеспечения последовательной долгосрочной профилактики у всех выживших».
ЙИМИН ГАО, доктор медицины
Важность просмотров
В то время как передовые методы ограничения поля облучения и сведения к минимуму дозы облучения помогли снизить будущий риск вторичного радиационно-индуцированного рака, невозможно исключить долгосрочный риск рака.
«Несмотря на то, что методы планирования и проведения лучевой терапии существенно изменились за последние несколько десятилетий, структуры, окружающие целевое поражение, неизбежно подвергаются облучению», — пояснил доктор Кацура.
Это подчеркивает важность скрининга.
«Скрининг рака молочной железы экономически эффективен для населения в целом из-за лежащей в его основе распространенности заболевания и доказанного преимущества скрининга в отношении смертности», — сказал д-р Гао. «Для выживших после рака в детстве этот расчет затрат и выгод еще более благоприятен, поскольку вероятность рака выше, а средний возраст развития второго рака в этой группе меньше, что означает больше сохраненных лет жизни».
К сожалению, посещаемость скрининга рака молочной железы среди детей, перенесших рак, низкая. Почти половина выживших моложе 40 лет, которые ранее подвергались лучевой терапии грудной клетки, никогда не проходят маммографию. Среди женщин в возрасте 40–50 лет только 52% регулярно проходят маммографический скрининг, еще хуже приверженность к МРТ-обследованию.
«Долгая латентность развития вторичного рака после успешного лечения первичного рака у детей может создать ложное чувство безопасности», — добавил доктор Гао. «Непрерывность лечения также может быть нарушена при переходе от педиатрической ко взрослой медицинской помощи, при этом своевременный скрининг часто упускается из виду».
Обеспечение последовательной долгосрочной профилактики у всех выживших
Имея это в виду, рентгенологи должны продвигать соответствующие долгосрочные рекомендации по скринингу при лечении онкологических заболеваний у детей или при встрече со взрослыми выжившими позже в клинической помощи либо в составе многопрофильной команды, либо при непосредственном общении с пациентами и их лечащими врачами. .
«Рентгенологи имеют хорошие возможности для участия в более широком обучении пациентов и направляющих врачей, что поможет продвигать и обеспечивать более последовательную долгосрочную профилактику у всех выживших», — сказал д-р Гао.
Рентгенологи также должны быть знакомы с временной шкалой пациента и ожидаемыми изображениями после лучевой терапии. Информация о плане лучевой терапии, количестве включенных нормальных структур, расположении целевого поражения и количестве времени, прошедшем после лучевой терапии, особенно важны при последующей визуализации.
«Поскольку возможности лечения в онкологии продолжают расширяться, а долгосрочная выживаемость увеличивается, радиологи-диагносты должны быть знакомы с временной шкалой пациента и ожидаемыми визуальными эффектами после лучевой терапии, чтобы избежать ошибок при интерпретации изображений», — заключил д-р Кацура.
